Was ist eine koronare Herzerkrankheit (KHK)?
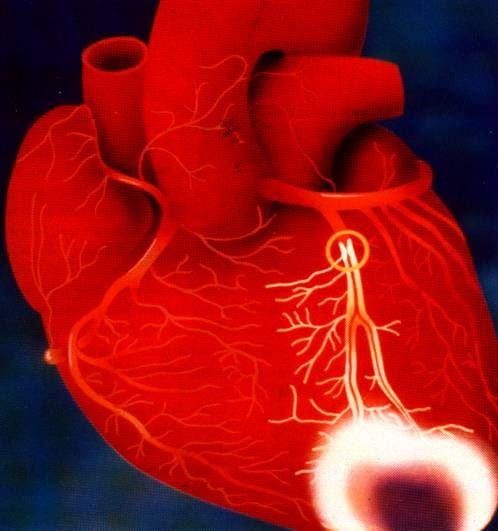
Bei der koronaren Herzerkrankung kommt es zu Verkalkungen und Verengungen der lebenswichtigen Herzkranzgefäße. Ein Herzinfarkt entsteht, wenn ein geschädigtes Herzkranzgefäß zum Beispiel durch ein Blutgerinnsel vollständig verstopft. Falls keine ausreichenden Umgehungsgefäße vorhanden sind, stirbt dabei ein Teil des Herzmuskels ab. Es entsteht eine Narbe, die die Herzleistung dauerhaft vermindert.
Brustschmerzen (Angina pectoris), Luftnot
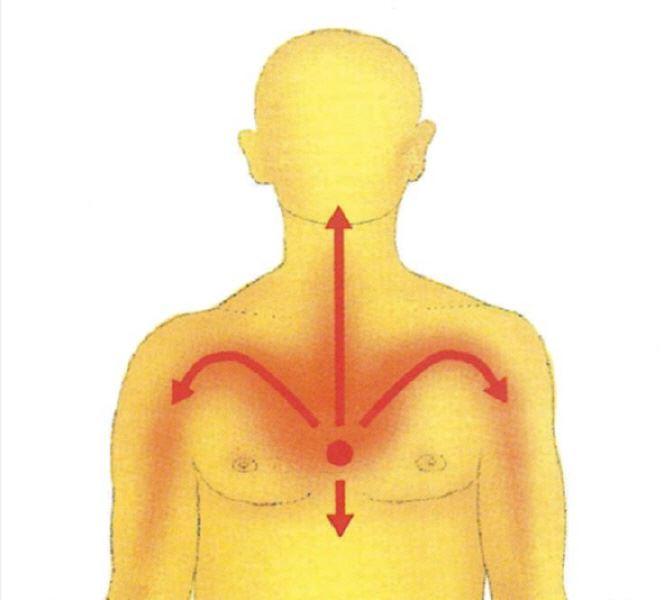
Bei etwa 70% aller Betroffenen verursachen die Durchblutungsstörungen des Herzmuskels drückende Brustschmerzen mit Luftnot und Ausstrahlung in die Schultern, in den Rücken, den Hals oder in die Magengegend. Dies wird als Angina Pectoris bezeichnet. Oft treten die Beschwerden zunächst nur bei körperlichen Anstrengungen, bei Stress oder kalter Witterung auf. Sie können im weiteren Verlauf zunehmen und in kürzeren Abständen auch in Ruhe oder nachts auftreten. Je nach Intensität und Stadium der Erkrankung unterscheidet der Fachmann die "stabile" und die "instabile" Angina Pectoris.
Rasch zunehmende und anhaltende Beschwerden mit Schweißausbruch und Übelkeit sind Anzeichen eines unmittelbar drohenden Herzinfarkts. Dieses "akute Koronarsyndrom" erfordert eine sofortige Intensivmedizinische Behandlung. Bei einer rechtzeitigen Behandlung kann ein Herzinfarkt verhindert werden oder die Infarktgröße vermindert werden.
Bei etwa 30% der Erkrankten treten keine typischen Beschwerden auf. Gelegentlich ist erst der Herzinfarkt das erste Anzeichen der koronaren Herzkrankheit. "Alarmzeichen" von Durchblutungsstörungen können fehlen. Insbesondere Patienten mit einer Diabetes-Erkrankung sind hiervon betroffen.
Lebensbedrohliche Herzrhythmusstörungen, Herzschwäche
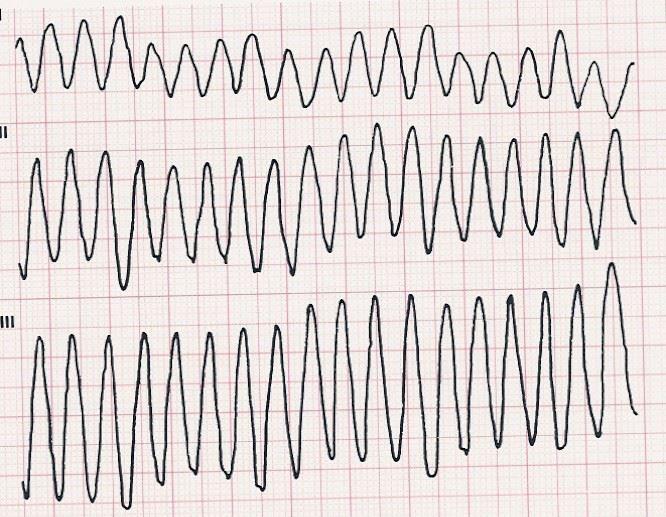
Jeder dritte Herzinfarkt-Patient verstirbt noch vor der Aufnahme in ein Krankenhaus an plötzlichen Herzrhythmusstörungen. Wird der Infarkt überlebt, können auch später bedrohliche Rhythmusstörungen auftreten. Das Herz wird dauerhaft geschädigt und in seiner Leistung geschwächt. Luftnot bereits bei leichten Anstrengungen und häufige Brutschmerzen können entstehen. Insgesamt versterben etwa 35-40% aller Herzinfarkt-Patienten innerhalb eines Jahres nach dem akuten Ereignis.
Untersuchungen zur Diagnose einer KHK
Zur Beurteilung der Erkrankung dient zunächst eine Befragung zu den persönlichen Beschwerden und Risikofaktoren. Das Elektrokardiogramm (EKG) und das Belastungs-EKG können bereits Hinweise auf Durchblutungsstörungen oder frühere Herzinfarkte zeigen. Eine routinemäßig durchgeführte Ultraschall-Untersuchung des Herzens (Echokardiographie) erlaubt die Beurteilung der Herzfunktion. Eine koronare Herzkrankheit kann weitgehend ausgeschlossen werden, wenn ein geringes persönliches Erkrankungsrisiko besteht und diese Untersuchungen unauffällig waren.
Bei einem erhöhten Risiko, typischen rasch zunehmenden Beschwerden oder auffälligen Befunden können Messungen der Herzdurchblutung ergänzt werden (Myokardszintigraphie, Stress-Echokardiographie).
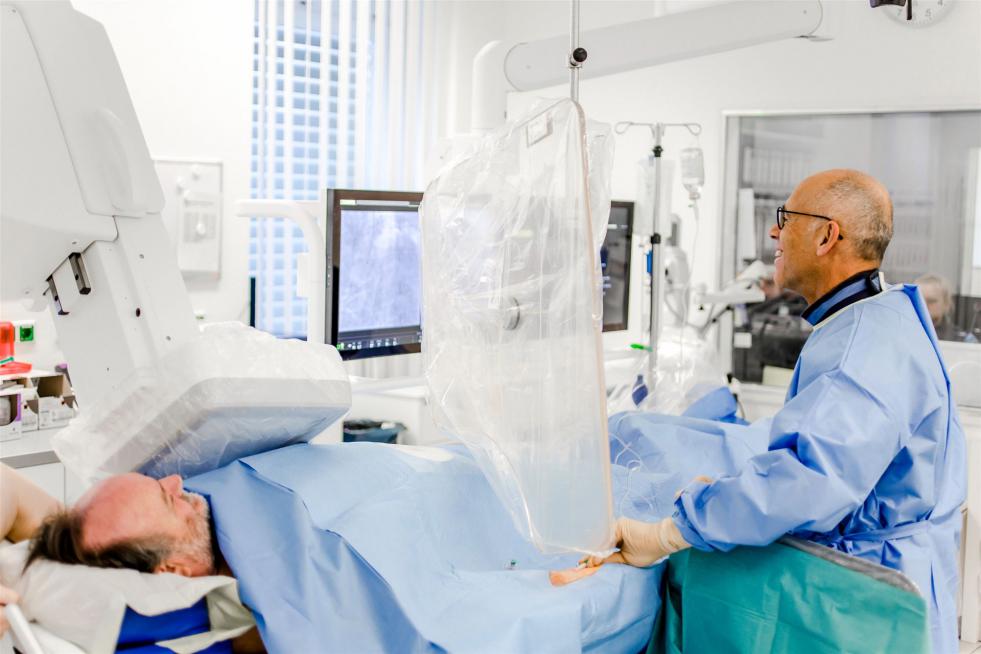
Die Herzkatheteruntersuchung dient schließlich zur direkten Betrachtung der Herzkranzgefäße. Dazu wird über einen dünnen Schlauch (Herzkatheter) schmerzlos Röntgenkontrastmittel in die Herzkranzgefäße gespritzt. Bedrohliche Verstopfungen können mit nahezu 100 prozentiger Sicherheit erkannt und oft bereits während der Untersuchung behandelt werden (PTCA) .
Lebensstil
Eine vollständige Heilung der koronaren Herzerkrankung ist nicht möglich. Entscheidend ist eine Behandlung der Risikofaktoren wie Übergewicht, hoher Blutdruck, Rauchen, Fettstoffwechselstörung oder Diabetes. Dies kann durch den persönlichen Lebensstil beeinflusst werden.
Medikamente
Eine dauerhafte medikamentöse Therapie kann den Verlauf der Erkrankung wirksam bremsen. Eine Kombination aus Betablockern, Blutdrucksenkern (speziell "ACE-Hemmer"), Aspirin und Cholesterinsenkern hat sich besonders bewährt. Regelmäßige ärztliche Verlaufskontrollen sind erforderlich zur Überprüfung der Therapie. Informieren Sie sich über die wichtigsten Medikamente.
Ballonaufdehnung, Stent
Bedrohliche Verengungen der Herzkranzgefäße können behandelt werden bevor ein Herzinfarkt entsteht. Bei günstig gelegenen Verengungen können diese oft mit einem Ballonkatheter geweitet werden (PTCA). Dabei werden in der Regel kleine Gitterröhrchen ("Stent") mit dem Ballonkatheter eingesetzt, um die aufgeweiteten Engstellen zu stabilisieren.
Bypass-Operation
Eine Bypass-Operation wird erforderlich, wenn zahlreiche oder ungünstig gelegene Engstellen vorliegen oder es nach Aufdehnungsbehandlungen wiederholt zu erneuten Verengungen gekommen ist. Die verstopften Herzkranzgefäße werden dabei durch körpereigene Blutgefäße aus der Brust oder den Beinen überbrückt ("Bypass"). Insbesondere bei Diabetikern zeigt die Bypass-OP langfristig etwas bessere Ergebnisse als die Ballonaufdehnung.
Erbfaktoren, Lebensstil
Die Verkalkungen der Herzkranzgefäße sind vorzeitige Alterungsprozesse der Blutgefäße. Dies wird begünstigt durch erbliche Faktoren und den persönlichen Lebensstil. Rauchen, Übergewicht, körperliche Inaktivität, hoher Blutdruck, ein gestörter Fett- oder Zuckerstoffwechsel sind die wichtigsten Risikofaktoren, die zu einer Beschleunigung der Gefäßverkalkungen führen.
Die meisten Patienten haben dank der heutigen Behandlungsmöglichkeiten bei Alltagsbelastungen keine wesentlichen Einschränkungen. Laufen, Schwimmen, Tennis, Radfahren, oder Autofahren sowie sexuelle Aktivitäten sind in der Regel problemlos möglich. Gelegentliche leichte Brustschmerzen bei Anstrengungen werden medikamentös behandelt. Eine Änderung oder Häufung der Beschwerden sollte ärztlich überprüft werden.
Herzinfarkt und Beruf
Wenn bereits ein Herzinfarkt mit dauerhafter Verminderung der Herzleistung aufgetreten ist, werden Einschränkungen erforderlich. Diese werden im Einzelfall zusammen mit dem Arzt festgelegt. Auch eine Berufstätigkeit mit erhöhtem Gefährdungsrisiko kann dann eingeschränkt werden (zum Beispiel bei Berufskraftfahrern, Kran- oder Maschinenführern, Busfahrer, Piloten).
Grundsätzlich führen regelmäßige leichte sportliche Aktivitäten zu einer Verbesserung der Ausdauer und der Herzdurchblutung. Dies ist eine der wirksamsten Methoden, um die Erkrankung zu bremsen. Es kommt nicht auf die Intensität der Belastung an, sondern auf eine regelmäßige Aktivität zum Beispiel 3 bis 4 mal wöchentlich über mindestens 30 bis 45 min.. Walking, Radfahren, Joggen und Wandern sind hierzu ideal. Nach einem Herzinfarkt oder bei besonderen Risikopatienten ist die Teilnahme an einer Herzsportgruppe sinnvoll.
Vor der sportlichen Aktivität sollte eine ärztliche Untersuchung zur Beurteilung der Leistungsfähigkeit erfolgen.
Wettkampforientierte Sportarten, Leistungssport und Kraftsportarten (Gewichtheben, Bodybuilding) sind ungünstig und sollten vermieden werden.
Herz- und Kreislauferkrankungen sind in der modernen westlichen Welt die häufigsten Erkrankungen überhaupt. Sie sind in Deutschland verantwortlich für ca. 45% aller Todesfälle und damit doppelt so häufig wie alle Krebstodesfälle. Im Jahr 2004 starben in Deutschland 368000 Menschen an Herz- und Kreislauferkrankungen, davon etwa 67000 an Herzinfarkten.
Bei Männern steigt die Erkrankungshäufigkeit etwa ab dem 45. bis 50. Lebensjahr an. Bei Frauen nimmt die Häufigkeit um das 60. Lebensjahr zu und gleicht sich mit zunehmendem Alter der Erkrankungshäufigkeit der Männer an.
Bei Frauen werden die Anzeichen einer koronaren Herzkrankheit häufig später erkannt. Dies liegt an weniger typischen Beschwerden und einer geringeren Treffsicherheit der Untersuchungsverfahren im Vergleich zu Männern. Die Sterblichkeit an einem Herzinfarkt ist etwas höher als bei Männern. Auch das Risiko einer Bypass-Operation oder einer Katheterbehandlung der verengten Herzkranzgefäße ist bei Frauen etwas höher.
Frauen, die die "Pille" nehmen und regelmäßig Rauchen erhöhen zudem ihr Herzinfarkt- und Schlaganfall-Risiko bis zum 30-fachen gegenüber dem Altersdurchschnitt.